La resistencia a los antibióticos es anterior a la medicina moderna
Algunas bacterias con resistencia a los antibióticos infectaron la vida silvestre hace siglos, según muestra el árbol genealógico de su DNA
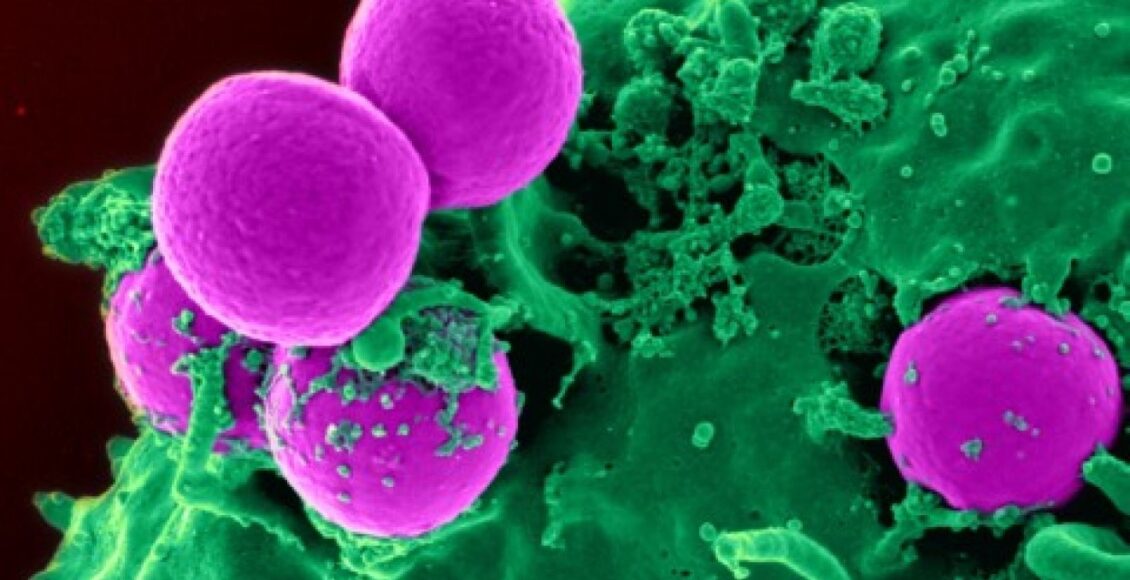 Imagen: Micrografía electrónica de barrido de un neutrófilo humano ingiriendo MRSA- NIH
Imagen: Micrografía electrónica de barrido de un neutrófilo humano ingiriendo MRSA- NIH
Algunas bacterias con resistencia a los antibióticos infectaron la vida silvestre hace siglos, según muestra el árbol genealógico de su DNA. Bacterias resistentes a los antibióticos infectaron a los erizos hace unos 200 años, mucho antes de que se convirtieran en un problema generalizado para la medicina moderna, según ha demostrado una investigación.
La bacteria Staphylococcus aureus resistente a la meticilina (MRSA, Methicillin-resistant Staphylococcus aureus), un notorio patógeno humano, infectó a los erizos en el siglo XIX y se extendió a otras especies, incluidos los humanos, mucho antes del uso clínico de antibióticos, según ha demostrado un estudio de la evolución del DNA bacteriano.
Un equipo internacional de científicos elaboró la historia evolutiva de la bacteria utilizando cambios en el DNA a lo largo del tiempo. Los investigadores trataron de detallar su comportamiento al causar enfermedades en varios animales, su propagación geográfica y su potencial para extenderse a los humanos.
Se analizaron datos de cientos de muestras de humanos, ganado y animales salvajes, incluidos más de 250 hisopados recuperados de erizos en santuarios de Europa y Nueva Zelanda. Se examinó el DNA de la bacteria en busca de genes que confirieran resistencia a la meticilina y otros elementos que podrían permitir que la bacteria evadiera una respuesta inmunitaria.
Los genes relacionados con la resistencia a la meticilina en la bacteria se pueden rastrear hasta los erizos antes de su introducción a Nueva Zelanda desde Europa en el siglo XIX, identificó el análisis. Se demostró que linajes particulares de Staphylococcus aureus resistente a la meticilina aparecieron en erizos europeos en la era anterior a los antibióticos. Posteriormente, estos linajes se extendieron dentro de las poblaciones locales de erizos y entre erizos y huéspedes secundarios, incluidos el ganado y los humanos. También se demostró que un hongo que vive en la piel de los erizos promovió la aparición y propagación de estas bacterias. El Trichophyton erinacei produce dos antibióticos β-lactámicos que proporcionan un entorno selectivo natural en el que los aislados de S. aureus resistentes a la meticilina tienen una ventaja sobre los aislados susceptibles.
La resistencia de la bacteria a los antibióticos probablemente se originó entre principios y fines del siglo XIX, mucho antes de que se usara la penicilina como tratamiento. Genes resistentes similares surgieron en las décadas de 1940 y 1960. El estudio internacional, dirigido por el Statens Serum Institut, Copenhague, Dinamarca y la University of Cambridge, Cambridge, Reino Unido, que involucró también al Roslin Institute, Reino Unido, y otros socios en Europa y EE. UU., fue publicado en Nature.
El descubrimiento en animales de una bacteria resistente a los antibióticos que infecta a los humanos subraya la importancia de considerar colectivamente la salud de las personas, los animales y el medio ambiente. Este enfoque de One Health podría ayudar a comprender y gestionar mejor la resistencia a los antimicrobianos, que la Organización Mundial de la Salud considera una amenaza importante para la salud humana.
